- 2023-10-12 17:20:00
规范数据的填写,可以防止医保结算清单和病案首页填写中存在缺失、诊断编码和手术编码有误等问题的发生,提高结算效率。那么,医保结算清单和病案首页到底该如何填写呢?9月26日,天津市第三中心医院运营负责人朱晓伟在“金豆公开课”上以“DRG下结算清单填写规范与案例讲解”为主题,从DRGs与DRGs-PPS、CHS-DRG编制与付费、结算清单与病案首页、住院诊疗信息填写等方面为大家进行了详细讲解。下面带大家回顾精彩内容。(点击下方“阅读原文”即可获取完整课程~)
DRGs与DRGs-PPS
(一)医药卫生体制改革
新医改的总体目标是有效减轻居民就医费用负担、切实缓解“看病难、看病贵”、建立健全覆盖城乡居民的基本医疗卫生制度、为群众提供安全、有效、方便、价廉的医疗卫生服务。
(二)分级诊疗
1.基层医疗卫生机构和康复医院、护理院
基层医疗卫生机构和康复医院、护理院统称为慢性病医疗机构,主要为诊断明确、病情稳定的慢性病患者、康复期患者、老年病患者、晚期肿瘤患者等提供治疗、康复、护理服务。
2.县级医院
县级医院主要提供县域内常见病、多发病诊疗,以及急危重症患者抢救和疑难复杂疾病向上转诊服务。
3.城市二级医院
城市二级医院主要接收三级医院转诊的急性病恢复期患者、术后恢复期患者及危重症稳定期患者。
4.三级医院
三级医院主要提供急危重症和疑难复杂疾病的诊疗服务。
(三)现代医院管理
国家三级公立医院绩效考核监测指标包括医疗质量、运营效率、持续发展、满意度评价等,其强调的是三级公立医院的公益性属性及疑难重症中心的功能定位,部分指标需要通过DRG下的CMI进行调整。
(四)DRGs与DRGs-PPS
从卫健委的角度来看,DRGs可作为医疗质量管理的工具;从医保局的角度来看,DRGs-PPS可作为医保支付的工具。
CHS-DRG编制与付费
(一)DRG基本概念
疾病诊断相关组(Diagnosis Related Groups,DRG)是用于衡量医疗服务质量效率以及进行医保支付的一个重要工具。DRG实质上是一种病例组合分类方案,即根据年龄、疾病诊断、合并症、并发症、治疗方式、病症严重程度及转归和资源消耗等因素,将患者分入若干诊断组进行管理的体系。
(二)DRG分组理念
DRG分组采用病例组合(Case-mix)思想,疾病类型不同,应该通过诊断区分开;同类病例但治疗方式不同,亦应通过操作区分开;同类病例同类治疗方式,但病例个体特征不同,还应该通过年龄、并发症与合并症、出生体重等因素区分开。
(三)DRG分组思路

(四)DRG细分组
1.编制原则
(1)临床论证确定ADRG分组
以国家医保疾病诊断和手术操作代码为基础,经中华医学会30个专业委员会组织权威临床专家论证,辅以数据统计分析,确定ADRG分组。确保疾病编码和手术操作代码全覆盖。
(2)统计分析制定DRG分组
在ADRG的基础上,利用近三年住院诊疗费用数据,经统计分析验证,制定统一的并发症和合并症(MCC、CC)列表,并以此为据制定DRG分组。确保各省市历史发生病例全部落地。
(3)制定并发症和合并症排除表
借鉴国际经验,参照国家医保疾病诊断分类与代码,建立与主要诊断关系密切的其他诊断的排除规则,对DRG分组结果进行修正。确保MCC、CC列表使用合理性。
2.编制过程
(1)编制ADRG
本着统筹全局、科学严谨的工作方针,组织目前行业里应用范围最广、权威性最高的BJ、CR、CN、C四个版本核心专家亲自操刀,实现了对BJ、CR、CN三个版本的融合,2019年10月,融合形成并出台CHS-DRG(1.0)。
(2)收集整理历史数据
共收集30城市2016年-2018年历史数据6500万份病例,开展数据清理工作。
(3)编制MCC和CC列表
一是排序。以376个ADRG组为单位,计算每组内其他诊断对费用影响程度的系数,加权平均后形成其他诊断费用影响系数表,由高到底进行排序。
二是确定划分节点。采用二八法则和黄金分割法制定CC、MCC列表,共形成2250个MCC、7515个CC。
(4)确定细分组
一是使用变异系数(CV)作为分组标准。
二是以ADRG组为单位测算CV值,0.7为界,小于0.7的自动转化为DRG组;大于0.7的进一步使用MCC、CC列表细分。
三是376个ADRG组中,255个组自动转化为DRG组,121个组进行了细分。最终形成618个DRG组,其中229个外科手术操作组,26个非手术室操作组,363个内科诊断组。
(5)编制MCC、CC排除列表
当其他诊断和主诊为同一类疾病时,会重复计算疾病的严重程度,所以不能作为MCC或CC,应予以排除。
形成27014个与主要诊断匹配的MCC、CC排除规则。即该主诊所对应排除列表中的疾病,不可作为其MCC、CC分组。
结算清单与病案首页
(一)医保结算清单功能
功能一:医保审核结算
满足医保费用审核与结算需求。
功能二:病种病组管理
为DRG付费等提供医保信息采集标准,满足管理需求。
功能三:数据统计分析
统一全国各地结算数据标准,为医保局进行大数据统计分析提供基础保障。
(二)设计思路

(三)DRG所需信息
医保结算清单包含31项基本信息、6项门诊慢特病诊疗信息、58项住院诊疗信息、98项医疗收费信息。DRG分组时,需要的医保结算清单信息如下:
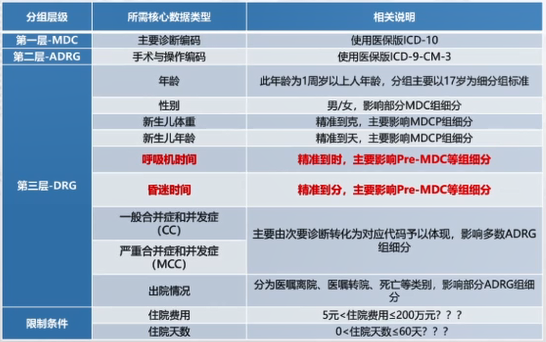
(四)结算清单与病案首页的差异

住院诊疗信息填写
(一)时限要求
结算时限为出院3个工作日(含医保审核和清单信息上传)。
(二)编码版本(医保版)
医保结算清单上传编码保证对照准确,否则将影响数据质量与DRGs分组。
(三)建议不启用的诊断编码
医保结算清单ICD-10编码中,00码如果有细分,则不建议启用;未细分,则启用。
(四)映射编码数据
医保结算清单ICD-10映射后具有唯一性。
(五)建议不启用的手术操作编码
医保结算清单ICD-9-CM3合理准确使用。
(六)主要诊断填写
主要诊断是DRG分组的核心数据,主要诊断填报正确与否影响DRG分组。
(七)其他诊断填写
主要诊断相同的情况下,手术操作、并发症/合并症填报影响DRGs分组。
(八)主要诊断选择要求
1.主要诊断定义:经医疗机构诊治确定的导致患者本次住院就医主要原因的疾病(或健康状况)。
2.主要诊断一般应该是:
(1)消耗医疗资源最多。
(2)对患者健康危害最大。
(3)影响住院时间最长。
3.除下列规则中特殊约定的要求外,原则上“入院病情”为“4”的诊断不应作为主要诊断。
“入院病情”“4”即在住院期间新发生的,入院时明确无对应本出院诊断的诊断条目。例如:患者出现围手术期心肌梗死。
4.一般情况下,有手术治疗的患者的主要诊断要与主要手术治疗的疾病相一致。
5.急诊手术术后出现的并发症,应视具体情况根据原则2正确选择主要诊断。
6.择期手术后出现的并发症,应作为其他诊断填写,而不应作为主要诊断。
7.择期手术前出现的并发症,应视具体情况根据原则2正确选择主要诊断。
8.当住院是为了治疗手术和其它治疗的并发症时,该并发症作为主要诊断。当该并发症被编在T80-T88系列时,由于编码在描述并发症方面缺少必要的特性,需要另编码对该并发症进行说明。
9.当诊断不清时,主要诊断可以是疾病、损伤、中毒、体征、症状、异常发现,或者其它影响健康状态的因素。
10.当症状、体征和不确定情况有相关的明确诊断时,该诊断应作为主要诊断。而ICD-10 第十八章中的症状、体征和不确定情况则不能作为主要诊断。
11.当有明确的临床症状和相关的疑似诊断时,优先选择明确的临床症状做主要诊断。疑似的诊断作为其他诊断。
12.如果以某个疑似的诊断住院,出院时诊断仍为“疑似”的不确定诊断,选择该疑似诊断作为主要诊断,编码时应按照确定的诊断进行编码。
13.极少情况下,会有2个或2个以上疑似诊断的情况,如:“…不除外、或…”(或类似名称),如果诊断都可能存在,且无法确定哪个是更主要的情况下,选其中任一疑似诊断作为主要诊断,将其它疑似诊断作为其他诊断。
14.如果确定有2个或2个以上诊断同样符合主要诊断标准,在编码指南无法提供参考的情况下,应视具体情况根据原则2正确选择主要诊断。
15.由于各种原因导致原诊疗计划未执行时:
(1)未做其它诊疗情况下出院的,仍选择拟诊疗的疾病为主要诊断,并将影响患者原计划未执行的原因写入其他诊断。
(2)当针对某种导致原诊疗计划未执行的疾病(或情况)做了相应的诊疗时,选择该疾病(或情况)作为主要诊断,拟诊疗的疾病为作为其他诊断。
16.从急诊留观室留观后入院的,当患者因为某个疾病(或情况)被急诊留观,且随后因为同一疾病(或情况)在同一家医院住院,选择导致急诊留观的疾病(或情况)为主要诊断。
17.当患者在门诊手术室接受手术,并且继而入住同一家医院变为住院病人时,要遵从下列原则选择主要诊断:
(1)如果因并发症入院,选择该并发症为主要诊断。
(2)如果住院的原因是与门诊手术无关的另外原因,选择这个另外原因为主要诊断。
18.多部位烧伤,以烧伤程度最严重部位的诊断为主要诊断。同等烧伤程度的情况下,选择烧伤面积最大部位的诊断为主要诊断。
19.多部位损伤,选择明确的最严重损伤和/或主要治疗的疾病诊断为主要诊断。
20.中毒的患者,选择中毒诊断为主要诊断,临床表现为其他诊断。如果有药物滥用或药物依赖的诊断,应写入其他诊断。
21.产科的主要诊断是指产科的主要并发症或合并疾病。没有任何并发症或合并疾病分娩的情况下,选择O80或O84为主要诊断。
22.当患者住院的目的是为了进行康复,选择患者需要康复治疗的问题作为主要诊断;如果患者入院进行康复治疗的原发疾病已经不存在了,选择相应的后续治疗作为主要诊断。
23.肿瘤:
(1)当住院治疗是针对恶性肿瘤时,恶性肿瘤才有可能成为主要诊断。
(2)当对恶性肿瘤进行外科手术切除(包括原发部位或继发部位),即使做了术前和/或术后放疗或化疗时,选择恶性肿瘤为主要诊断。
(3)即使患者做了放疗或化疗,但是住院的目的是为了明确肿瘤诊断(如恶性程度、肿瘤范围),或是为了确诊肿瘤进行某些操作(如:穿刺活检等),主要诊断仍选择原发(或继发)部位的恶性肿瘤。
(4)如果患者本次专门为恶性肿瘤进行化疗、放疗、免疫治疗而住院时,选择恶性肿瘤化疗(编码Z51.1)、放疗(编码Z51.0)或免疫治疗(编码Z51.8)为主要诊断,恶性肿瘤作为其他诊断。如果患者在一次住院中接受了不止一项的上述治疗,则可以使用超过一个的编码,应视具体情况根据原则2正确选择主要诊断。
(5)当治疗是针对继发部位的恶性肿瘤时,以继发部位的恶性肿瘤为主要诊断。如果原发肿瘤依然存在,原发肿瘤作为其他诊断。如果原发恶性肿瘤在先前已被切除或根除,恶性肿瘤个人史作为其他诊断,用来指明恶性肿瘤的原发部位。
(6)当只是针对恶性肿瘤和/或为治疗恶性肿瘤所造成的并发症进行治疗时,选择该并发症作为主要诊断,恶性肿瘤作为其他诊断首选。如果同时有多个恶性肿瘤,按照肿瘤恶性程度的高低顺序书写。
A.恶性肿瘤引起的贫血,如果患者为治疗恶性肿瘤相关的贫血而入院,且仅对贫血进行了治疗,应选肿瘤疾病引起的贫血作为主要诊断(D63.0*肿瘤引起的贫血),恶性肿瘤作为其他诊断。
B.化疗、放疗和免疫治疗引起的贫血,当患者为了治疗因化疗、放疗和免疫治疗引起的贫血而住院时,且仅对贫血进行了治疗,选择贫血作为主要诊断,相关的肿瘤诊断作为其他诊断。
C.当患者为了接受化疗、放疗和免疫治疗而入院,治疗中产生了并发症,如:难以控制的恶心、呕吐或脱水,仍选择化疗、放疗和免疫治疗为主要诊断,并发症作为其他诊断。
D.当患者因为恶性肿瘤引起的并发症住院治疗时(如脱水),且仅对该并发症(如脱水)进行了治疗(静脉补液),选择该并发症(如脱水)作为主要诊断,相关的肿瘤诊断作为其他诊断。
(7)未特指部位的广泛转移恶性肿瘤
未特指部位的广泛转移恶性肿瘤使用编码C80,该诊断只有在患者有了转移病灶且不知道原发和继发部位时使用。当有已知继发部位肿瘤的诊断时,应分别逐一诊断。
(8)妊娠期间的恶性肿瘤
当妊娠者患有恶性肿瘤,选择妊娠、分娩及产褥期并发恶性肿瘤(O99.8)作为主要诊断,ICD-10第二章中的适当编码作为其他诊断,用来明确肿瘤的类型。
(9)肿瘤患者住院死亡时,应根据上述要求,视本次住院的具体情况正确选择主要诊断。
(九)其他诊断填报要求
1.其他诊断定义:住院时并存的、后来发生的、或是影响所接受的治疗和/或住院时间的情况。包括并发症和合并症。
(1)并发症:指与主要诊断存在因果关系,主要诊断直接引起的病症。
(2)合并症:指与主要诊断和并发症非直接相关的另外一种疾病。但对本次医疗过程有一定影响。(不包括对当前住院没有影响的早期住院的诊断)
2.其他诊断填写要求
(1)其他诊断仅包括那些影响患者本次住院医疗过程的附加病症,这些附加病症包括:需要进行临床评估;或治疗;或诊断性操作;或延长住院时间;或增加护理和/或监测。
(2)患者既往发生的病症及治疗情况,对本次住院主要诊断和并发症的诊断、治疗及预后有影响的,应视为合并症填写在其他诊断。
(3)如果既往史或家族史对本次治疗有影响时,ICD-10中Z80-Z87对应的病史应填写在其他诊断。
(4)除非有明确临床意义,异常所见(实验室、X-RAY、病理或其他诊断结果)无需编码上报;如果针对该临床异常所见又做其它检查评估或常规处理,该异常所见应作为其他诊断编码上报。
(5)如果出院时某其他诊断仍为“疑似”的不确定诊断,应按照确定的诊断编码。
(6)按照要求将本次住院的全部诊断(包括疾病、症状、体征等)填全。
(十)手术和操作填报要求
1.主要手术和操作是指患者本次住院期间,针对临床医师为患者作出主要诊断的病症所施行的手术或操作。一般是风险最大、难度最高、花费最多的手术和操作。
2.填写手术和操作时,优先填写主要手术或操作。
3.填写一般手术和操作时,如果既有手术又有操作,按手术优先原则。
4.仅有操作时,首先填写与主要诊断相对应的主要的治疗性操作(特别是有创的治疗性操作),后依时间顺序逐行填写其他操作。
(十一)各部门的职责
1.临床部门
临床部门包括内、外、妇、儿等临床科室,是医院开展临床诊疗活动的主要业务部门。
2.临床辅助部门
临床辅助部门包括医技、药剂、医辅等科室,是临床开展医疗活动的技术支持部门。
3.管理部门
管理部门包括党院办、人事、纪监审、财务、医保、门诊、医务、质控、病案、信息等科室,是对医院人、财、务进行管理的部门。
(十二)医院可能面临的问题
医院可能出现的违规情况如下:
1.提高诊断编码
应对措施:加大医生培训,规范病案质控的审核流程。
2.减少服务
应对措施:制定临床路径,规范诊疗流程。
3.以次充好
应对措施:制定严格的药品耗材采购制度及监督考核指标体系。
4.分解住院
应对措施:建立完备的信息化平台,靠信息化手段加大监管力度。
5.阻碍创新技术与产品
应对措施:制定新技术申报审批制度,制定鼓励新技术创新的政策。
(十三)医院应对病案首页/医保结算清单的策略
1.临床写的准
要求主要、其他诊断准确、合并症/并发症齐全、手术/操作齐全、其他项目全面、规范、准确等。
2.病案编得对
需要编码人员正确理解诊疗信息,通过阅读病历准确翻译编码。
3.财务物价费用准
需要联合各收费项目部门,将收费项目准确归类。
4.信息传得全
要求接口标准统一、数据传输无误。
5.医务、医保把控严
医务、医保需要统筹把控各环节数据,协调各部门合作事宜。
声明:以上图文整理自金豆公开课;作者:天津市第三中心医院运营负责人 朱晓伟。本文已获得原作者转载授权。其他账号如需转载请联系原作者,未经许可,不得以任何形式摘编、复制及建立镜像等任何使用。
↓喜欢就点击下方关注我吧!

 鄂公网安备 42018502002485号
鄂公网安备 42018502002485号








